Prehrana od Z do A
Jednom je netko kazao kako bi trebalo organizirati kongres pod nazivom „Prehrana: od Z do A“.
Ideja je, zapravo, skroz pogođena a evo i zašto.
Kada smo zdravi, loša prehrana često nema neposredno vidljive posljedice. Dok se zdravlje čini stabilnim, zapravo ne percipiramo važnost pravilne prehrane. Eventualno se brinemo o estetskim posljedicama loše prehrane. A i tada se često oslanjamo na “uradi sam” dijete i trenutne trendove, bez razmišljanja o mogućim posljedicama za zdravlje. Tek kada se pojavi bolest posljedice loše prehrane postaju vidljive. Tada problem postaje stvaran a rješenje hitno.
Ponekada, nadasve kod pretilosti, čak i kada je problem očit, pretilost se i dalje doživljava samo kao “problem” koji pogoršava “prave bolesti”, a ne kao prava bolest — što pretilost jest.
I zato se o prehrani počinje razmišljati… tek u trenutku Z.
Kod njegovatelja je paradoks još veći.
Njegovatelj, preplavljen odgovornostima, obvezama i stresom, često potpuno zanemaruje vlastitu prehranu dok istovremeno briga o prehrani osobe koju njeguje postupno preuzima središnju ulogu.
Hraniti osobu koju njeguje postaje sinonim za brigu, ljubav, zaštitu i privrženost.
U svemu tome postoji duboka logika. Ako se osnovna bolest ne može izliječiti, brine se o onome što je moguće kontrolirati: o prehrani. Hranjenje postaje konkretan način njegovanja.
Često je prisutna i tiha, ali snažna misao: strah da bi, ako se osoba ne hrani, njezina smrt mogla biti ubrzana.
Taj strah dodatno raste kada tijekom obroka hrana postane potencijalna opasnost.
To se događa kada se pojave znakovi disfagije.
Napomena: Tekst koji slijedi namjerno je dugačak jer u online zajednicama često čitam molbe za pomoć njegovatelja upravo u slučajevima disfagije. Iako pretpostavljam da je veliko olakšanje moći s nekim podijeliti vlastite brige, svjesna sam i koliko može biti opasno slijediti savjete (koje je teško dati bez individualnog pristupa) osoba koje nisu stručnjaci.
Nutritivni problemi u starijoj dobi
Disfagija: što je to i kako ju prepoznati
Disfagija je otežano gutanje, odnosno poteškoća u tome da se hrana i tekućina sigurno i učinkovito prenesu iz usta u želudac.
Kod starijih osoba to je prilično česta pojava. Može biti posljedica samog starenja, ali je češće povezana s istodobnom prisutnošću drugih stanja tipičnih za stariju dob, kao što su gubitak mišićne mase i snage (sarkopenija), neurološke bolesti, uzimanje određenih lijekova ili, što je kod starijih često slučaj, uzimanje više lijekova istodobno.
Kako prepoznati da osoba ima poteškoće s gutanjem i posumnjati na disfagiju?
Postoje određeni znakovi na koje treba obratiti pozornost. Evo najvažnijih:
- Kašalj i kihanje tijekom jela ili pijenja
- Zadržavanje hrane u ustima dulje vrijeme
- Potreba za višestrukim gutanjem istog zalogaja
- „Grgljavi“ glas nakon pijenja
- Osjećaj gušenja
- U težim slučajevima, nedostatak zraka
Ne umanjujte važnost ovih znakova i nemojte ih ignorirati. Reagirajte odmah, čak i ako se javljaju “samo” jednom dnevno.
Najčešća reakcija njegovatelja: sve izmiksati
Kada njegovatelj primijeti da osoba ima poteškoće s gutanjem, uplaši se i odmah počinje mijenjati teksturu obroka — miksati, usitnjavati, raditi sve mekšim ili tekućim. Upravo u tom trenutku, posvećujući mnogo vremena pripremi obroka za osobu o kojoj brine, počinje premalo vremena posvećivati vlastitoj prehrani.
No, vratimo se osobi koja pokazuje gore navedene simptome: je li ova intervencija njegovatelja dovoljna? Ne!
Zašto?
- Problemi s gutanjem ne odnose se iskljućivo na krutu hranu, već vrlo često i na tekućinu.
- Nisu sve teksture sigurne za svakoga: svaka osoba ima različitu razinu poteškoća i treba konzumirati hranu i tekućinu odgovarajuće konzistencije. Drugim riječima, samo sitno rezanje može biti nedovoljno, baš kao što pretjerano miksanje i pretvaranje u tekućinu može biti opasno a ne sigurno.
- „Pojela je sve“ ne znači „dobro se nahranila“: lagana juhica može biti laka za konzumaciju, ali ne osigurava dovoljno proteina i hranjivih tvari.
S vremenom to može dovesti do tipičnih posljedica disfagije: pothranjenosti i dehidracije.
Najozbiljniji rizik: aspiracija
Najveća opasnost je da male količine hrane ili tekućine dospiju u pluća. To se može dogoditi i bez vidljivog kašlja (tzv. tiha aspiracija). Posljedice mogu biti vrlo ozbiljne, poput aspiracijske pneumonije, koja kod starijih osoba može imati teške ishode.
Kome se obratiti?
Ako sumnjate na disfagiju, prvi korak je jednostavan: razgovarajte s obiteljskim liječnikom.
On će vas uputiti na odgovarajuće pretrage ili specijaliste.
Najpreciznije pretrage
Dijagnostičke metode koje se smatraju „zlatnim standardom“ su:
- FEES (endoskopska procjena gutanja)
- Videofluoroskopija
To su instrumentalne pretrage koje omogućuju točan uvid u ono što se događa tijekom gutanja i utvrđivanje dospijevaju li hrana ili tekućina u dišne putove.
Međutim, ne započinje se uvijek odmah tim pretragama. Često se prvo provodi neinvazivna klinička procjena, koja često može biti i dovoljna.
Ključna uloga logopeda
Stručnjak za disfagiju je logoped.
Putem testova i kliničkog promatranja (procjene rizika), logoped može:
- Procijeniti sigurnost gutanja
- Utvrditi odnosi li se problem na krutu hranu, tekućine ili oboje
- Odrediti razinu težine
- Preporučiti najsigurniju konzistenciju hrane
Ova početna procjena ključna je za smanjenje rizika od aspiracije.
Zašto je potreban timski pristup?
Disfagija nije samo problem „kako se jede“, već i koliko i što se uspije pojesti.
Zato je nužan multidisciplinarni pristup.
Nutricionist ili dijetetičar osigurava odgovarajući unos kalorija i proteina.
U upravljanju disfagijom oba su aspekta ključna:
✔ Jesti na siguran način
✔ Jesti dovoljno i nutritivno adekvatno
Što je IDDSI i zašto je važan?
Godine 2013. pokrenuta je međunarodna inicijativa IDDSI (International Dysphagia Diet Standardisation Initiative) s ciljem stvaranja jedinstvenog i usklađenog sustava za klasifikaciju konzistencija hrane i tekućine za osobe s disfagijom.
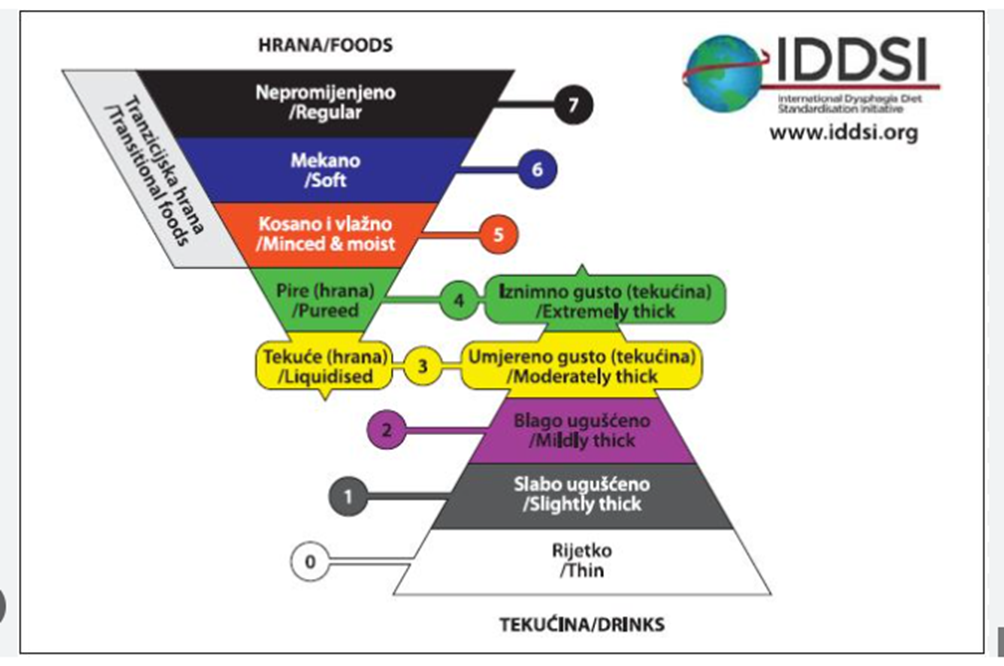
Prije IDDSI-ja stručnjaci su koristili različite ljestvice i termine, što je stvaralo konfuziju i povećavalo rizike. Od nedavno se i Hrvatska uključila u aktivnosti ove inicijative.
Danas IDDSI sustav:
- Definira standardizirane razine za krutu hranu i tekućine
- Pomaže stručnjacima da govore istim jezikom
- Omogućuje jasno i ispravno označavanje proizvoda za disfagiju (gotovi obroci, zgušnjivači)
- Povećava sigurnost osobe s disfagijom
- Olakšava rad njegovatelja
Više informacija možete pronaći na službenoj stranici:
👉 https://www.iddsi.org/
Na sljedećoj poveznici nalaze se upute o procjeni odgovarajuće konzistencije hrane te informacije o namirnicama s povećanim rizikom od gušenja:
https://www.iddsi.org/images/Publications-Resources/DetailedDefnTestMethods/Italian/V2DetailedDefnItalian.PDF
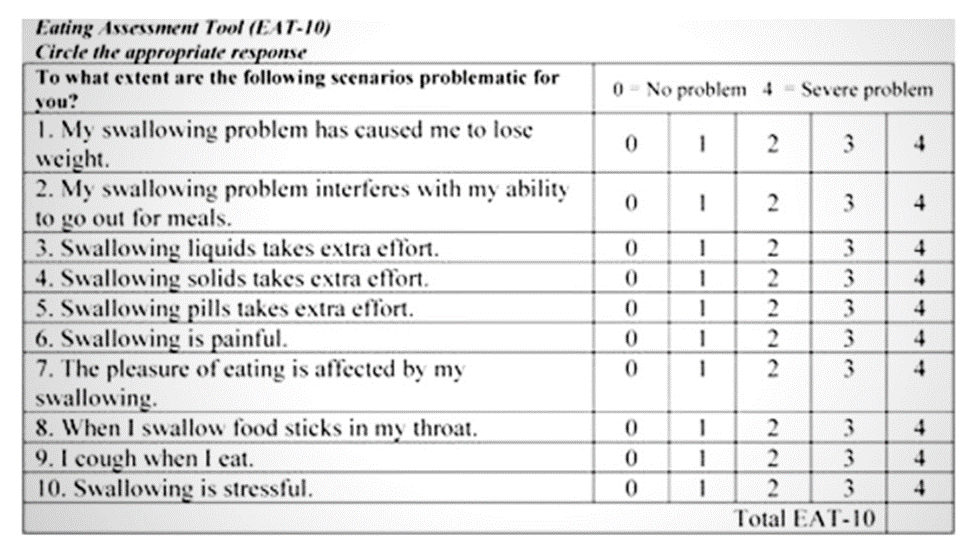
I na kraju, dostupanj je i jedan samoprocjenski probirni test – Eating Assessment Tool (EAT-10) -, koji je koristan za procjenu rizika od disfagije (Belafsky PC et al, 2008). Koliko sam upoznata, na žalost, on nije validiran na hrvatskom jeziku. Stoga vam ga nudim na engleskom. U slučaju rezultata jednakog ili većeg od 3, preporučuje se obratiti se stručnjacima radi daljnje dijagnostike.
Bibliografija:
- Belafsky PC, Mouadeb DA, Rees CJ, Pryor JC, Postma GN, Allen J, Leonard RJ. Validity and reliability of the Eating Assessment Tool (EAT-10). Ann Otol Rhinol Laryngol. 2008 Dec;117(12):919-24. doi: 10.1177/000348940811701210. PMID: 19140539.
- Orlandoni P., Jukic Peladic N. Review Article: Health-related Quality of Life and Functional Health status questionnaires in Oropharyngeal Dysphagia, Journal of Ageing Research and Clinical Practice, February 4, 2016, http://dx.doi.org/10.14283/jarcp.2016.87;
- Venturini C., Jukic Peladic N., Sestili M., Orlandoni P. Dysphagia as a side effect of pharmacotherapy in Nursing Home Residents, poster I. Congresso SINUC, Roma 06-08 Giugno 2016, abstract in Frontiers of Clinical Nutrition; Jukic Peladic N., Orlandoni P, Dell’Acquilla G., Carrieri B., Eusebbi P., Landi F. et al.Dysphagia in Nursing Home Residents: Management and Outcomes. JAMA 2019; vol 20 (2): 147-151;
- Dell’Aquila, G., Peladic, N.J., Nunziata, V. et al. Prevalence and management of dysphagia in nursing home residents in Europe and Israel: the SHELTER Project. BMC Geriatr 22, 719 (2022). https://doi.org/10.1186/s12877-022-03402-y;
- Jukic Peladic N, Orlandoni P, Di Rosa M, Giulioni G, Bartoloni L, Venturini C. Multidisciplinary Assessment and Individualized Nutritional Management of Dysphagia in Older Outpatients. Nutrients. 2023 Feb 22;15(5):1103. doi:10.3390/nu15051103. PMID: 36904102; PMCID: PMC10004837;
- Jukic Peladic N, Orlandoni P, Bartoloni L, Giulioni G, Venturini C, Fumagalli A. Diet management of older subjects with oropharyngeal dysphagia: The efficacy of ready-made texture-modified and fortified meals. Clin Nutr Open Sci. 2025 Feb;59:98–110.